認識乾眼症

現代人上班使用電腦工作,下班後回家滑平板、手機當作休閒娛樂,就連學生都因為疫情影響改成遠距教學被迫得面對電腦一整天,從老到幼,這個世代不得不面對生活已來到了與3C產品密不可分的階段。然而面對電子用品使用過度所帶來的後遺症,其中眼睛乾澀感最常見,若長期有不適感(例如頻繁感到乾澀、疲勞、容易流淚、眼睛有異物感,或視力模糊、睫毛四周出現皮屑且眼睛灼熱、刺痛及紅眼等症狀),就有可能是罹患乾眼症。除了用眼過度外,乾眼症的成因有很多種,以下整理出9項會造成乾眼症的原因,其中前3項是受外部影響,後6項是藥物及眼部/身體疾病本身問題。
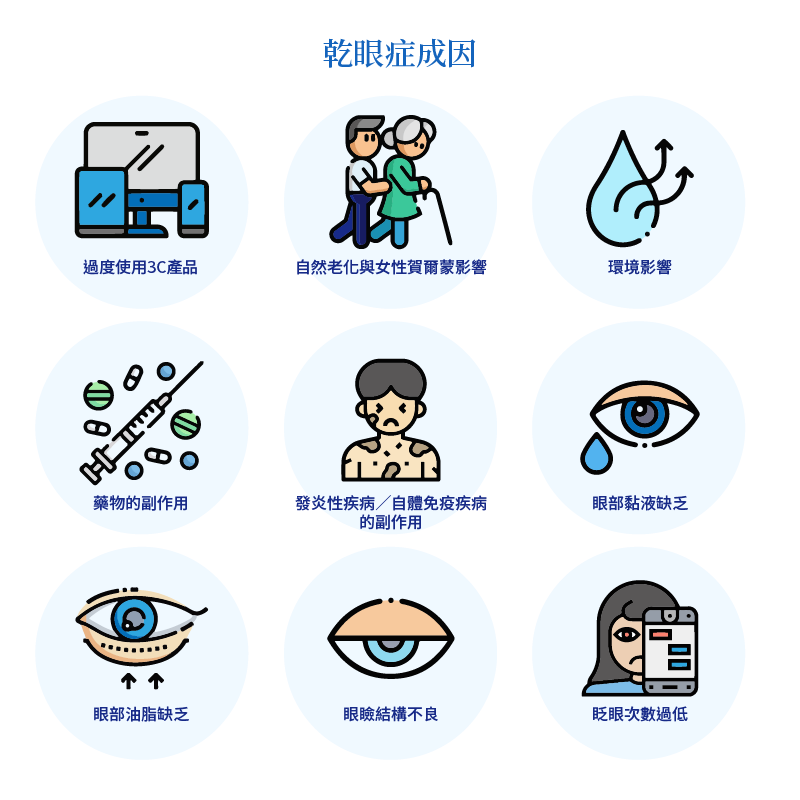
一、乾眼症成因
1. 過度使用3C產品
因為長時間使用電子產品,眼睛受藍光刺激時間過長,或眨眼次數過少等原因,導致乾眼症盛行年齡層越來越廣,且有年齡層下降的趨勢。
2. 自然老化與女性賀爾蒙影響
醫學研究指出,五十歲後是乾眼症的好發年齡,隨著年紀增長,淚液的分泌量、品質都會降低,除此之外,賀爾蒙的變化,也會導致女性在邁入更年期後症狀加劇。
3. 環境影響
若長時間待在乾燥、過熱或風大的環境或室內冷氣造成環境過乾,都會讓眼睛感到不適。另外菸與酒精、咖啡因也會透過血流對眼睛造成一定程度的刺激。
4. 藥物的副作用
有些藥物(如抗憂鬱藥、降血壓藥物、荷爾蒙治療和口服避孕藥、抗組織胺藥)等都會有讓眼睛乾澀的副作用,建議服用藥物前先諮詢醫生全面了解可能的副作用。
5. 發炎性疾病/自體免疫疾病的副作用
如糖尿病、紅斑性狼瘡、風溼性關節炎,或俗稱「乾燥症」的修格蘭氏症候,都有可能因為引起淚腺發炎萎縮或纖維化,使淚水的分泌缺少而導致乾眼症狀。
6.眼部黏液缺乏
維他命A缺乏症、結膜結疤(如史帝芬-強生症候群、化學灼傷、砂眼、放射線照射等)等,會破壞結膜的杯狀細胞,使黏液的分泌缺少,而引起乾眼症。
7.眼部油脂缺乏
如眼瞼炎、脂漏性眼瞼等,造成瞼板腺功能異常,使得油脂分泌缺少。
8.眼瞼結構不良
如眼瞼內翻、眼瞼外翻等機械性覆蓋不良的眼瞼,會因為眼瞼結構問題,造成淚水的過度蒸發進而引發乾眼症。
9.眨眼次數過低
正常的情況下,眼睛平均每分鐘眨眼22次,眨眼可推動角膜的各點佈滿淚液,若每分鐘眨眼次數過低,(例如專注於使用電腦屏幕時可能會只剩下7-10次),就容易造成淚水蒸發過多、淚水補充不足、淚膜不穩定等情形,也會引起眼睛的不適。

二、乾眼症種類
乾眼症是指眼角膜上的淚液不足,有可能是淚液的分泌不足,也有可能是淚液蒸發太快,因此成因可分為「缺乏眼淚水分(缺水型aqueous-deficient type)」、「缺乏油脂(蒸發型evaporative type)」、及「混和型(mixed type)」三種乾眼症。
過去研究大多認為乾眼症是因淚水分泌不足所導致,然而醫學研究指出86%的乾眼症患者、60%的隱形眼鏡配戴者患有不等程度的瞼板腺功能障礙,63%白內障病患具有不穩定的淚膜。
(1.)缺乏眼淚水分(缺水型aqueous-deficient type):
▸淚液揮發過快
因為發炎反應、神經傳導異常、藥物作用(如安眠、憂鬱症藥品)、賀爾蒙失調、自體免疫疾病(如乾燥症)、配戴隱形眼鏡時間過長或長期處於過於乾燥的密閉空間等。
▸黏液缺少
維他命A缺乏症、結膜結疤(如化學灼傷、砂眼、放射線照射…等引起)等,造成結膜的杯狀細胞被破壞引起乾眼症。
也可能因淚腺病變、免疫系統疾病所引起的水液層缺乏,都是缺水型乾眼症的危險因子,可適當使用人工淚液緩解乾眼症狀。
(2.)缺乏油脂(蒸發型evaporative type):
大多數乾眼症病患屬於此類。缺乏油脂(蒸發型evaporative type)乾眼症,是因為脂質層分泌油脂的功能或結構出了問題,便會導致脂質層分泌不足,最主要的原因就是瞼板腺功能障礙 (Meibomian gland dysfunction, MGD),無法分泌足夠的油脂進入淚液中,因此油脂無法在淚液的最上層形成保護膜來減緩淚水揮發,所以如何疏通瞼板腺就是緩解乾眼症的關鍵。
(3.)混合型(mixed type):
經研究調查,多數乾眼症患者不單純只屬於一種型別,有可能混合以上兩種,兼具缺乏淚液及眼淚蒸發太快的特性,屬於缺水型、蒸發型並存。
三、乾眼症等級
第1級:單純為淚液層不穩定。
第2級:角膜(黑眼珠部分)與結膜(白眼珠部分)表面過乾,產生斑點狀的上皮缺損(破皮),如嘴唇太過乾燥龜裂現象,稱之為點狀角膜炎。
第3級:角膜表面開始出現絲狀分泌物附著,明顯角膜染色、角膜炎,引發強烈不適感。
第4級:出現角膜潰瘍的症狀,且有嚴重併發症。
醫師建議,清正的患者可讓眼睛適度的休息,搭配使用人工淚液/藥膏來減緩不適,在這個階段的患者,只要有正確的護眼觀念,就可以將疾病控制在第一、二級;而第三級的病人因為已經出現了發炎的情形,必須使用消炎藥物,控制並協助淚液正常分泌;如果乾眼症程度已到了第四級,有影響視力導致失明風險,患者可能需要進行手術。

四、乾眼症主要症狀
乾眼症的常見症狀包含容易疲倦、眼睛乾眼、有異物感、痛灼熱感,眼皮緊繃沉重、分泌物黏稠,怕風、畏光,對外界刺激很敏感等;較嚴重者眼睛會紅、腫、充血、角質化,角膜上皮破皮而有絲狀物黏附,也可能出現暫時性視力模糊,如果患者有角膜病變時,眨眼時更會有強烈疼痛感。
-
- 淚膜異常:屬於初期病徵,會有眼睛黏液成分及其代謝物增加、眼角有時可看到如泡沫狀的分泌物,下眼緣蓄積淚水高度減少等症狀。
- 角膜異常:眼角膜表面出現點狀表皮病變,嚴重時會有絲狀物出現,黏液塊成份為黏液、上皮細胞、蛋白質、脂質所組成,會患者眼部有異物感。
- 淚膜破裂時間:睜眼時,淚膜乾掉時會出現黑色乾燥區域,從睜開眼睛到出現黑色斑點的這一段時間,稱之為淚膜破裂時間。
乾眼症病人淚膜出現黑色乾燥區域的時間會比正常人短,正常人為15∼45秒,小於10秒則為淚膜不穩定。 - Fluroscein staining(螢光染色法):測試tear break-up time(TBUT)淚液生成時間,醫師會以螢光染劑滴於眼球表面,可染出壞死的細胞及黏液,分辨乾眼症輕重,也可以檢測出角膜上皮狀況。
- Schirmer’s test:測量淚水分泌的方法,將一小段濾紙放在眼角內側,讓濾紙吸取眼睛的淚液(約5分鐘),但若濾紙在放置後15分鐘仍然呈現乾燥狀態或是潮濕部分小於10 mm,可以推斷可能患有乾眼症。
- 冷光源Tear scope:以冷光源測量油脂層的厚薄及分佈狀態。

